Onychomycosis terminoak (oinetako eta azazkalen onddoa) dermatofitoek, dermatofitoek ez-dermatofitoek edo legamiek eragindako azazkalen onddo-infekzioa deskribatzen du. Onikomikosi klinikoki bereizten diren lau forma daude. Diagnostikoa CON azterketan, mikroskopian eta histologian oinarritzen da. Gehienetan, tratamenduak terapia sistemikoa eta lokala barne hartzen ditu, batzuetan kentze kirurgikora jotzen du.
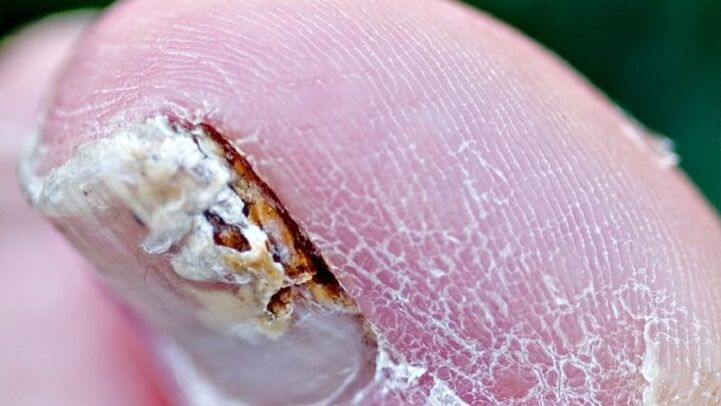
Iltze onddoak eragiten dituzten faktoreak
- Izerdia areagotzea (hiperhidrosia).
- Gutxiegitasun baskularra. Zainen egitura eta tonua urratzea, batez ere beheko muturretako zainak (azazkalen onychomycosis tipikoa).
- Adina. Gizakietan gaixotasunaren intzidentzia handitzen da adinarekin. Biztanleriaren %15-20an, patologia 40-60 urterekin gertatzen da.
- Barne-organoen gaixotasunak. Nerbio, endokrino (gehienetan onikomikosia diabetesa duten pertsonengan gertatzen da) edo immune (immunodepresioa, bereziki GIB infekzioa) sistemaren etena.
- Iltze-masa handi batek, iltze-plaka lodi batez eta haren azpian dagoen edukiaz osatua, ondoeza sor dezake oinetakoak janztean.
- Traumatizazioa. Etengabeko traumatismoa iltzean edo lesioetan eta tratamendu egokirik eza.
Gaixotasunaren prebalentzia
Onikomikosia– iltze-gaixotasun ohikoena, onicodistrofia kasu guztien %50aren kausa (iltze-plakaren suntsipena). Biztanleriaren %14ri eragiten dio, eta adineko pertsonengan gaixotasunaren prebalentzia zein intzidentzia orokorra handitzen ari dira. Haur eta nerabeen onikomikosiaren intzidentzia ere handitzen ari da; onikomikosia haurren dermatofitoen infekzioen % 20 da.
Gaixotasunaren prebalentzia areagotzea oinetako estuak erabiltzearekin, terapia immunodepresiboa hartzen duten pertsonen kopurua handitzearekin eta aldagela publikoen erabilera gero eta handiagoarekin lotu daiteke.
Iltze-gaixotasuna normalean tinea pedis-arekin hasten da iltze-ohera zabaldu aurretik, non desagerraraztea zaila den. Eremu honek tokiko errekarrerak edo infekzioa beste eremu batzuetara zabaltzeko biltegi gisa balio du. Behatzetan onikomikosia duten pazienteen % 40k larruazaleko infekzio konbinatuak dituzte, gehienetan tinea pedis (% 30 inguru).
Onikomikosiaren eragilea
Kasu gehienetan, onikomikosia dermatofitoek eragiten dute, eta T. rubrum eta T. interdigitale dira infekzioaren eragileak kasu guztien %90ean. T. tonsurans eta E. floccosum agente etiologiko gisa ere dokumentatu dira.
Legamia eta lizun ez-dermatofitoak diren organismoak, hala nola Acremonium, Aspergillus, Fusarium, Scopulariopsis brevicaulis eta Scytalidium, behatzen onikomikosiaren iturria dira kasuen % 10ean gutxi gorabehera. Interesgarria da esatea Candida espezieak atzamarren onikomikosi kasuen % 30ean eragileak direla, eta kaltetutako azazkaletan lizun ez-dermatofitikoak ez direla aurkitzen.
Patogenia
Dermatofitoek entzima sorta zabala dute, birulentzia-faktore gisa jardunez, patogenoa iltzeetara atxikitzea bermatzen dutenak. Infekzioaren lehen fasea keratinari atxikitzea da. Keratinaren deskonposizio gehiago eta bitartekarien kaskadaren askapenaren ondorioz, hanturazko erreakzio bat garatzen da.

Onddoen infekzioaren patogeniaren faseak hauek dira.
Atxikimendua
Onddoek ostalariaren defentsaren hainbat lerro gainditzen dituzte hifek ehun keratinizatuetan bizirik irauten hasi aurretik. Lehenengoa artrokonidioak ehun keratinizatuen gainazalean ongi atxikitzea da. Ostalariaren defentsa-lerro ez-espezifiko goiztiarrak seboko gantz-azidoak dira, baita bakterioen kolonizazio lehiakorra ere.
Berriki egindako hainbat ikerketek artrokonidioak gainazal keratinizatuekin atxikitzean parte hartzen duten mekanismo molekularrak aztertu dituzte. Dermatofitoek atxikimendu eta inbasioan beren erreserba proteolitikoak selektiboki erabiltzen dituztela frogatu da. Atxikimendua gertatu eta denbora batera, esporak ernetzen dira eta hurrengo fasera pasatzen dira: inbasioa.
Inbasioa
Traumatizazioa eta beratzea onddoak sartzeko ingurune egokia dira. Onddoaren ernetzen diren elementuen inbasioa hainbat proteasa eta lipasa askatzearekin amaitzen da, oro har, onddoentzako nutriente gisa balio duten hainbat produktu.
Jabearen erreakzioa
Onddoek babes-hesi ugari dituzte ostalarian, hala nola hanturazko bitartekariak, gantz-azidoak eta immunitate zelularra. Lehenengo eta garrantzitsuena keratinozitoak dira, onddoen elementu inbaditzaileak aurkitzen dituztenak. Keratinozitoen eginkizuna: ugaltzea (ezkata adartsuen deskamazioa hobetzeko), mikrobioen aurkako peptidoen jariapena, hanturaren aurkako zitokinak. Onddoa sakonago sartzen den heinean, gero eta mekanismo berri gehiago aktibatzen dira babesteko.
Ostalariaren hantura-erantzunaren larritasuna egoera immunearen araberakoa da, baita inbasioan parte hartzen duten dermatofitoen habitat naturalaren araberakoa ere. Hurrengo defentsa-maila atzeratutako hipersentsibilitate-erreakzio bat da, zelulen bidezko immunitateak eragiten duena.
Hipersentsibilitate honekin lotutako hanturazko erantzuna suntsipen klinikoarekin lotuta dago, eta zelulen bidezko immunitatearen akatsak onddoen infekzio kroniko eta errepikakorra sor dezake.
Behaketa epidemiologikoek onddoen infekziorako joera genetikoa adierazten duten arren, ez dago frogatutako azterketa molekularrik.
Irudi klinikoa eta oinetako azazkalen eta azazkalen kalteen sintomak
Lau infekzio-forma kliniko bereizgarriak daude. Forma hauek isolatuak izan daitezke edo hainbat forma kliniko barne.
Distal-alboko onikomikosia subunguala
Onikomikosi forma ohikoena da eta goian zerrendatutako edozein patogenok eragin dezake. Hiponikioaren geruza korneoan eta iltze-ohe urruneko patogenoen inbasioarekin hasten da, eta iltze-mutur urrunaren opakutze zurixka edo arre-horixka sortzen da. Ondoren, infekzioa iltze-ohean gora hedatzen da iltze-plakaren alde bentralera.
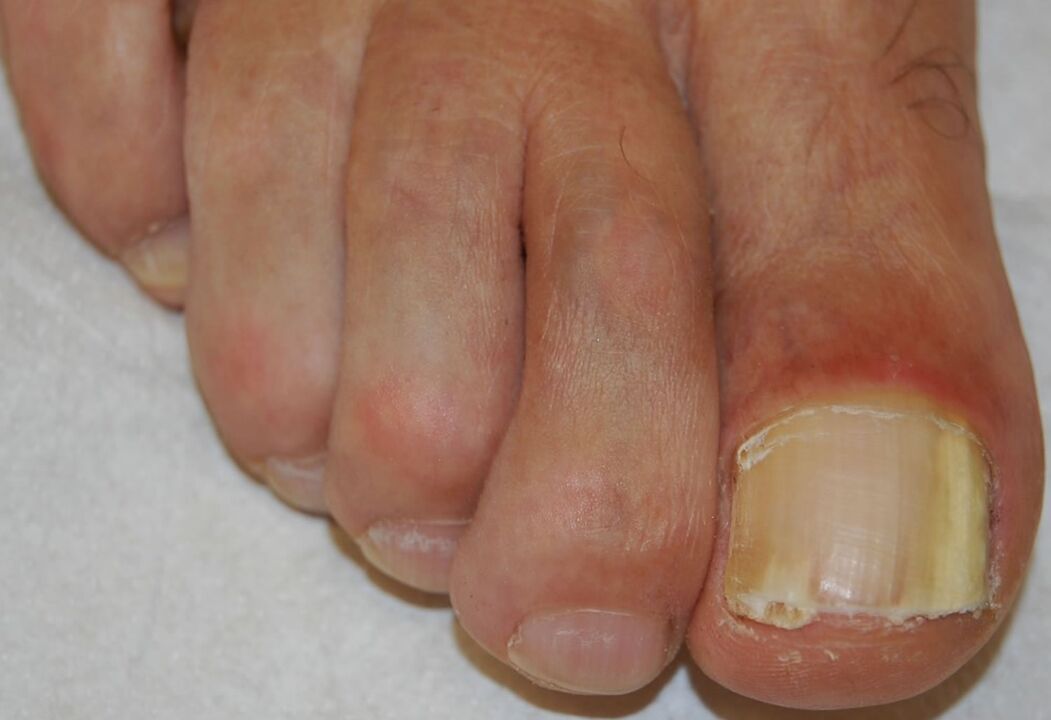
Infekzioaren erantzunaren ondorioz, hiperproliferazioa edo desberdintasun nahasiak iltze-ohean hiperkeratosia subunguala eragiten du, eta iltze-plakaren inbasio progresiboak iltze-distrofia areagotzen du.
Onikomikosi subungual proximala
Hurbileko iltze-tolesturaren infekzioaren ondorioz gertatzen da, batez ere T. rubrum eta T. megninii organismoek. Klinika: azazkalaren hurbileko aldea lainotzea zuri edo beixa kolorez. Opacification hau pixkanaka handitzen da eta iltze osoa hartzen du parte, azkenean leukonychia, proximal onycholysis edo/eta iltze osoa suntsitzea eraginez.
Onicomikosi subungual proximala duten pazienteei GIB infekzioa aztertzea komeni zaie, forma hau gaixotasun honen markatzailetzat hartzen baita.
Azaleko onikomikosi zuria
Bizkarreko iltze-plakaren inbasio zuzenaren ondorioz gertatzen da eta azazkalen gainazalean orban zuri edo hori ilun gisa agertzen da. Patogenoak normalean T. interdigitale eta T. mentargophytes izan ohi dira, nahiz eta Aspergillus, Fusarium eta Scopulariopsis bezalako molde ez-dermatofitoak ere forma honetako patogeno ezagunak diren. Candida espezieek epitelioaren hiponikioa inbadi dezakete eta, azkenean, iltze-plakaren lodiera osoan iltzea kutsa dezakete.
Kandida onikomikosia
Candida albicans-ek eragindako iltze-plakaren kalteak mukokutaneo-kandidiasi kronikoetan (gaixotasun arraroa) soilik ikusten dira. Normalean azazkal guztiak kaltetuta daude. Iltze-plaka loditzen da eta kolore hori-marroiaren hainbat tonu hartzen ditu.
Onikomikosiaren diagnostikoa
Onikomikosiak iltze-distrofia kasuen %50 hartzen badu ere, komeni da diagnostikoa laborategiko berrespena lortzea sendagai antifungiko sistemiko toxikoak hasi aurretik.
KOH-rekin masa subungualen azterketa, iltze-plakaren eta masa subungualaren materialaren azterketa Sabouraud dextrosa agar-ean (gehigarri antimikrobianoekin eta gabe) eta PAS metodoaren bidez iltze mozketak tindatzea dira metodorik informatzaileenak.
CON-ekin ikasi
Ustezko onikomikosiaren proba estandarra da. Hala ere, sarritan emaitza negatiboa ematen du susmo klinikoaren indize altua izanda ere, eta CON-ekin egindako azterketan hifak aurkitu ziren iltze-materialaren analisi kulturala negatiboa izaten da askotan.
Laginketa-erroreen ondorioz emaitza negatibo faltsuak minimizatzeko modurik fidagarriena laginaren tamaina handitzea eta laginketa errepikatzea da.
Kultura azterketa
Laborategiko proba honek onddo mota zehazten du eta dermatofitoen presentzia zehazten du (botika antifungikoei erantzuten dieten organismoak).
Patogenoak kutsatzaileetatik bereizteko, gomendio hauek eskaintzen dira:
- dermatofitoa kulturan isolatuta badago, patogenotzat hartzen da;
- Kulturan isolatutako molde ez-dermatofitikoak edo legamia-organismoak garrantzitsuak dira mikroskopioan hifeak, esporak edo legamia-zelulak ikusten badira eta molde ez-dermatofitikoaren patogenoaren hazkuntza aktibo errepikakorra isolatu gabe ikusten bada.
Kultura-analisia, PAS, iltze mozketak tindatzeko metodorik sentikorrena da eta ez du emaitzen aste batzuk itxaron behar.
Azterketa patohistologikoa
Azterketa patohistologikoan, hifak iltze-plakaren geruzen artean kokatzen dira, gainazalaren paraleloan. Epidermisan, espongiosia eta foku parakeratosia, baita hanturazko erreakzio bat ere ikus daitezke.
Azaleko onikomikosi zurian, mikroorganismoak azalaren atzealdean aurkitzen dira, beren "organo zulatzaile" berezien eredua eta "hosto hozkatuak" izeneko hifa elementu eraldatuak erakutsiz. Kandida onikomikosiarekin, pseudohifeen inbasioa ikusten da. Onikomikosiaren azterketa histologikoa koloratzaile bereziekin gertatzen da.
Onikomikosiaren diagnostiko diferentziala
| Ziurrenik | Batzuetan litekeena | Gutxitan aurkitzen da |
|---|---|---|
|
|
Melanoma |
Iltze onddoen tratamendu metodoak
Iltze onddoen tratamendua iltze-lesioaren larritasunaren, lotutako tinea pedis-aren presentziaren eta tratamendu-erregimenaren eraginkortasunaren eta albo-ondorio potentzialen araberakoa da. Iltzeen inplikazioa gutxienekoa bada, terapia lokalizatua erabaki arrazionala da. Oinetako dermatofitosiarekin konbinatuta, batez ere diabetes mellitusaren aurrean, ezinbestekoa da terapia preskribatzea.
Botika antifungiko topikoak
Iltze distaleko inplikazioa edo terapia sistemikorako kontraindikazioak dituzten pazienteetan, tokiko terapia gomendatzen da. Hala ere, gogoratu behar dugu agente antifungikoekin tokiko terapia bakarrik ez dela nahikoa eraginkorra.
Oxipiridona taldeko berniz bat gero eta ospe handiagoa hartzen ari da, egunero 49 astez aplikatzen dena, sendaketa mikologikoa gaixoen % 40 ingurutan lortzen da eta iltzeen garbiketa (sendabide klinikoa) dermatofitoek eragindako onikomikosi arin edo moderatuaren % 5etan. .
Botika antifungiko sistemikoekin alderatuta eraginkortasun askoz txikiagoa izan arren, drogaren tokiko erabilerak droga-droga elkarrekintzak izateko arriskua saihesten du.
Beste droga bat, bereziki iltze-esmalte moduan garatua, astean 2 aldiz erabiltzen da. Botika antifungikoen klase berri baten ordezkaria da, morfolina deribatuak, legamia, dermatofito eta lizunen aurka aktiboa onikomikosia eragiten duten.
Produktu honek sendatze mikologiko tasa handiagoak izan ditzake aurreko bernizarekin alderatuta; hala ere, azterketa kontrolatuak behar dira estatistikoki diferentzia esanguratsu bat zehazteko.
Ahozko administraziorako onddoen aurkako sendagaiak
Onddoen aurkako sendagai sistemikoa behar da matrizearen eremuan dauden onikomikosi kasuetan, edo tratamendu laburragoa edo garbitzeko eta sendatzeko aukera handiagoa nahi bada. Botika antifungikoa aukeratzerakoan, lehenik eta behin patogenoaren etiologia, albo-ondorio potentzialak eta paziente bakoitzaren droga-interakzioen arriskua hartu behar dira kontuan.
Dermatofitoen aurkako efektu fungistatiko eta fungizida duen alilamina taldeko droga bat, Aspergillus, ez da hain eraginkorra Scopulariopsis-en aurka. Produktua ez da gomendagarria Candida onicomikosirako, Candida espezieen aurka eraginkortasun aldakorra erakusten duelako.
6 asteko dosi estandarra eraginkorra da azazkalen injekzio gehienetarako, eta gutxienez 12 aste behar dira oinetako iltzeak egiteko. Bigarren mailako efektu gehienak digestio-sistemako arazoekin lotuta daude, besteak beste, beherakoa, goragalea, dastamen aldaketak eta gibeleko entzimak handitzea.
Datuek adierazten dutenez, 3 hilabeteko etengabeko dosifikazio-erregimena gaur egun oinetako onikomikosiaren terapia sistemiko eraginkorrena da. Hainbat ikerketatan sendatze kliniko-tasa %50ekoa da gutxi gorabehera, nahiz eta tratamendu-tasa handiagoak diren 65 urtetik gorako pazienteetan.
Dermatofitoen aurkako efektu fungistatikoa duen azole taldeko sendagaia, baita dermatofitoak ez diren lizunen eta legamia-organismoen aurka. Erregimen seguruak eta eraginkorrak hilean astebeteko eguneko pultsoaren dosifikazioa edo eguneroko dosifikazio jarraitua barne hartzen ditu, bi hilabete edo bi ziklo azazkalen tratamendua eta gutxienez hiru hilabete edo hiru pultsu azazkalen lesioetarako terapia.
Haurrengan, droga banaka dosifikatzen da pisuaren arabera. Botikak aurrekoak baino ekintza-espektro zabalagoa badu ere, ikerketek sendatze-tasa nabarmen baxuagoa dela erakutsi dute eta berriro errepikatu-tasa handiagoa da.
Gibeleko entzima maila altua pazienteen % 0, 5 baino gutxiagotan gertatzen da terapian zehar eta normaltasunera itzultzen da tratamendua eten eta hurrengo 12 asteetan.
Dermatofitoen, lizun ez-dermatofitiko batzuen eta Candida espezieen aurka fungistikoki jarduten duen sendagaia. Botika hau normalean astean behin hartzen da 3 eta 12 hilabetez.
Ez dago irizpide argirik aipatutako sendagaiak jasotzen dituzten pazienteen laborategian kontrolatzeko. Zentzuzkoa da tratamendua baino lehen eta tratamendua hasi eta 6 aste igaro ondoren odol-kalkulua eta gibeleko funtzioaren azterketak egitea.
Grisan taldeko sendagai bat jada ez da onikomikosiaren terapia estandartzat hartzen, tratamendu luzea, albo-ondorio potentzialak, droga-droga elkarrekintzak eta sendatze tasa nahiko baxuak direla eta.
Terapia konbinatuko erregimenek garbiketa tasa handiagoak sor ditzakete terapia sistemikoak edo topikoak bakarrik baino. Alilamina sendagai bat irenstea morfolina bernizarekin konbinatuta sendaketa klinikoa eta proba mikologiko negatiboa lortzen da pazienteen % 60an, gutxi gorabehera, pazienteen % 45en aldean, alilamina antifungikoen aurkako sendagai sistemikoa soilik jasotzen duten pazienteen % 45ean. Hala ere, beste ikerketa batek ez zuen onura gehigarririk erakutsi alilamina-agente sistemiko bat oxipiridona droga baten soluzio batekin konbinatzean.
Beste droga batzuk
Timol, kanfor, mentol eta Eucalyptus citriodora olioarentzat in vitro erakutsitako jarduera fungizidak onikomikosiaren tratamenduan estrategia terapeutiko osagarriak izateko potentziala adierazten du. Timolaren soluzio alkoholdun bat iltze-plakan eta hiponikia tanta moduan erabil daiteke. Iltzeetarako timolarekin tokiko prestakinak erabiltzeak kasu isolatuetan sendatzea dakar.
Kirurgia
Tratamenduarekiko erresistenteak diren kasuetarako azken tratamendu aukerak iltzea urearekin kentzea da. Eragindako iltzetik erortzen diren masa gehiago kentzeko, pintza bereziak erabiltzen dira.
Mediku askok uste dute iltze onddoak tratatzeko metodo nagusia eta lehen iltze mekanikoa kentzea dela. Gehienetan, kaltetutako iltzeak kentzea gomendatzen da, eta gutxiagotan keratolitiko adabakiak erabiliz kentzea.
Metodo tradizionalak iltze onddoen aurkako borrokan
Iltze onddoak kentzeko folk errezeta ugari dauden arren, dermatologoek ez dute gomendatzen tratamendu aukera hau aukeratzea eta "etxeko diagnostiko" batekin hastea. Jakintsuagoa da entsegu klinikoak egin eta eraginkorrak frogatu dituzten tokiko sendagaiekin terapia hastea.
Ikastaroa eta pronostikoa
Seinale pronostiko txarrak iltze-plakaren loditzearen ondorioz agertzen den mina dira, bigarren mailako infekzio bakteriano bat gehitzearen ondorioz eta diabetes mellitusaren ondorioz. Berriro izateko probabilitatea murrizteko modurik onuragarriena tratamendu metodoak konbinatzea da. Onikomikosiaren terapia bide luzea da, eta ez du beti erabateko berreskurapenera eramaten. Hala ere, ez ahaztu terapia sistemikoaren eragina % 80rainokoa dela.
Prebentzioa
Prebentzioak barne hartzen dituhainbat ekitaldi, horri esker, onikomikosi infekzioaren ehunekoa nabarmen murriztu dezakezu eta berriro errepikatzeko probabilitatea murrizteko.
- Gai pertsonal eta publikoen desinfekzioa.
- Oinetakoen desinfekzio sistematikoa.
- Oinak, eskuak, tolesturak tratamendua (baldintza onetan - lokalizazio gogokoena) tokiko agente antifungikoekin dermatologo baten gomendioekin.
- Onikomikosiaren diagnostikoa baieztatzen bada, beharrezkoa da medikua bisitatzea 6 astez behin eta terapia sistemikoa amaitzean.
- Ahal izanez gero, medikuaren bisita bakoitzean iltze-plakak garbitu behar dituzu.
Ondorioa
Onikomikosia (azazkalen eta azazkalen onddoa) hainbat onddok eragindako infekzioa da. Gaixotasun honek hatz edo oinetako iltze-plakan eragiten du. Diagnostikoa egiterakoan, aztertu azala eta iltze guztiak, eta baztertu onikomikosia imitatzen duten beste gaixotasun batzuk ere. Diagnostikoari buruzko zalantzarik izanez gero, berretsi egin behar da kulturaren bidez (hobe da) edo iltze mozketen azterketa histologikoaren bidez eta ondoren tindaketaz.
Terapia kentzea kirurgikoa, tokiko eta botika orokorrak barne hartzen ditu. Onikomikosiaren tratamendua hainbat urte iraun dezakeen prozesu luzea da, beraz, ez zenuke "pilula batetik" berreskuratzea espero behar. Iltze onddoen susmoa baduzu, kontsultatu espezialista batekin diagnostikoa baieztatzeko eta banakako tratamendu-plan bat agintzeko.

























